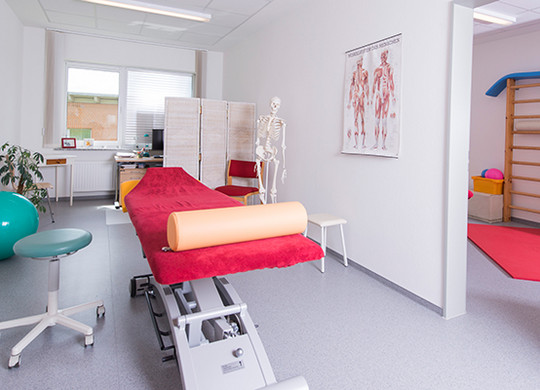
Sport- und Bewegungstherapie wirken positiv auf Körper und Seele.
Diagnosen und Therapien seelischer Störungen
oder: Wer macht Was Wo und Wieso?
Auf dieser Seite können Sie nachlesen, welche Therapieformen wir im Wesentlichen anwenden und was dahintersteckt.
Weiter unten auf der Seite finden Sie auch Informationen über die häufigsten Diagnosen seelischer Störungen, etwa Depressionen, Angststörungen oder Probleme mit Suchtmitteln.
Therapie - Einfach - Erklärt
An dieser Stelle möchten wir die verschiedenen Therapiemodule näher erläutern. Erklären, warum manches notwendig und wirksam und vieles unterstützend und hilfreich ist.
Zum Nachlesen finden Sie hier unser allgemeines "Basiskonzept I" mit dem wissenschaftlich-theoretischem Hintergrund der Diagnosen und Therapiemodule.
Psychotherapie ist eine Therapie durch Kommunikation mit sprachlichen und nichtsprachlichen Mitteln auf einer wissenschaftlichen Grundlage. In einem Behandlungsbündnis werden handlungsorientierte Strategien zur Beeinflussung von Erleben und Verhalten erarbeitet, um psychische Aspekte von Krankheiten und Belastung zu lindern oder zu heilen.
In der Psychotherapie kommen zur Anwendung:
- Gespräche, die von dem Therapeuten geleitet werden und als Gruppen- und Einzelgespräche durchgeführt werden.
- Praktische Übungen, in denen beispielsweise der Umgang mit angstbesetzten Situationen in einem "sicheren" Rahmen unter Anleitung des Therapeuten eingeübt wird.
- Leben in der therapeutischen Gemeinschaft
- Erprobung im Alltag
Es gibt verschiedene Verfahren der Psychotherapie, die nach individuellen Erfordernissen eingesetzt werden, z. B. die Verhaltenstherapie und die psychodynamische Therapie oder die systemische Therapie.
Die Kombination von Psychotherapie und Pharmakotherapie ist vor allem bei schwer ausgeprägten Störungen in der Wirksamkeit der einzelnen Anwendung überlegen.
Die Psychotherapie wird von entsprechend spezialisierten Fachärzten und von psychologischen Psychotherapeuten durchgeführt.
Besser als ihr Ruf
Die Pharmakotherapie ist die Behandlung von Krankheiten mit Medikamenten. Die Medikamente, die zur Behandlung von psychischen Erkrankungen eingesetzt werden, heißen "Psychopharmaka". Die Psychopharmaka haben in der öffentlichen Meinung immer noch einen schlechten Ruf.
Ein Grund hierfür sind die z. T. starken unerwünschten Wirkungen der älteren Psychopharmaka. Viele der modernen Mittel haben diese Nebenwirkungen jedoch gar nicht mehr oder nur schwach ausgeprägt.
Zum anderen besteht in großen Teilen der Bevölkerung die Überzeugung, alle Psychopharmaka würden abhängig machen. Dies stimmt nicht.
Ein Suchtpotential besteht vor allem für die Klasse der Schlaf- und Beruhigungsmittel, v. a. vom Typ der Benzodiazepine. Diese haben sogar ein sehr starkes Suchtpotential und sollten in der Regel nicht länger als 2 bis 4 Wochen eingenommen werden.
Moderne Mittel gegen Depressionen (Antidepressiva) oder Psychosen machen nicht abhängig und können gefahrlos über eine längere Zeit eingenommen werden.
Viele psychisch erkrankte Menschen meinen aus den oben genannten Gründen, dass es besser wäre, ohne Medikamente auszukommen. Demgegenüber zeigt die Behandlungsforschung eindrucksvoll auf, dass eine ausreichend lange Behandlung mit einem geeigneten Medikament nicht nur die aktuelle Erkrankungssituation entscheidend verbessern hilft, sondern auch die Risiken für spätere psychische Erkrankungen erheblich senkt.
Wir handeln daher nach dem Grundsatz: "So viel wie nötig, so wenig wie möglich und so lange wie geboten".
Ein Facharzt ist dabei verantwortlich für die Pharmakotherapie sowie die Begleitung des Betroffenen im Behandlungsverlauf.
Hierzu gehören
EKT (Elektrokrampftherapie: in der Flensburger Fachklinik bei Schizophrenie und bei therapieresistenten depressiven Episoden in stationärem Setting)
Esketamin (intranasal in (teil-) stationärem Setting als Therapieoptionen bei einer mittelgradigen bis schweren depressiven Episode, die auf mehrere adäquat durchgeführte Behandlungsversuche nicht angesprochen hat) in der Breklumer Fachklinik
Wachtherapie (bei der unipolaren Depression und Schlafstörungen)
Lichttherapie (bei der saisonalen Depression mit Spezial-Lichttherapiegeräten)
Die Aufgaben der Pflegekräfte in unseren Häusern sind vielfältig. Eine der Hauptaufgaben der Pflege ist es, den ihr anvertrauten Menschen in seinem therapeutischen Prozess zu begleiten und zu unterstützen.
Seelische Störungen gehen oft mit einer Beziehungsstörung einher, welche die Betroffenen isoliert und verhindert, dass Hilfe in Anspruch genommen wird. Wir arbeiten daher nach dem System der Bezugspflege.
Dies bedeutet, dass der Betroffene nach der Aufnahme einen festen Ansprechpartner für alle seine Angelegenheiten, Fragen und Probleme erhält: die Bezugspflegekraft (gilt für: stationäre und tagesklinische Angebote).
Weitere Aufgaben unserer Pflegekräfte sind bspw.:
- Gespräche über Alltagsfragen und Probleme im Stationsablauf führen
- gesunde Anteile und Stärken wahrnehmen, wertschätzen und fördern
- eine stützende Tagesstruktur schaffen
- Krisensituationen erkennen und frühzeitig intervenieren
- Planung und Durchführung von Aktivierungs- und Informationsgruppen und von Außenaktivitäten
- Förderung der sozialen Kontakte
- Medikamente ausgeben und Compliance fördern
- Anleitung / Unterstützung bei der Einhaltung von Absprachen
- Kontaktaufnahme zu Angehörigen vermitteln
- Feststellen, Beobachten und Dokumentieren des Hilfebedarfs und dessen Entwicklung (Pflegeprozess)
Der Schwerpunkt des Sozialdienstes ist die Beratung der Betroffenen in der für ihn oft unüberschaubaren und komplexen Welt der Antragsstellung, Vorschriften und Gesetze, Kostenträger und Behörden.
Das heißt, er informiert und motiviert die Betroffenen dazu, weiterführende Hilfen in Anspruch zu nehmen und unterstützt die notwendige Antragstellung bei den zuständigen Behörden. Hierzu gehören z.B. Rehabilitations-, Eingliederungs- oder Pflegemaßnahmen.
Der Sozialdienst ist auch behilflich bei Kontakten zu Einrichtungen und Kostenträgern, um eine gute Versorgung nach der Entlassung aus der Klinik sicher zu stellen. Die Angebote und Ziele des Sozialdienstes können je nach Fachabteilung und zugrundeliegender Erkrankung für den einzelnen Betroffenen individuell sehr unterschiedlich sein.
Zu den Tätigkeitsfeldern des Sozialdienstes gehören weiterhin:
- das Aufzeigen von Chancen, Ideen und Möglichkeiten in sozialrechtlichen Fragen
- die Organisation des Übergangs von der Krankenhausbehandlung in nachsorgende Maßnahmen, Rehabilitation oder Pflege
- die Klärung von Hilfen im bisherigen Zuhause oder in Heimen
- die Antragstellung für und die Zusammenarbeit mit einer gesetzlichen Betreuung
- die Klärung der Krankenversicherung
- die Beratung für eine berufliche Nachsorge und Wiedereingliederung
- die Beantragung von Erziehungshilfen
- die Vermittlung in Selbsthilfegruppen
- die Vermittlung einer Schuldnerberatung
- und vieles andere mehr
Die Ergotherapie trägt dazu bei, die Fähigkeiten und Potenziale der Betroffenen in Hinblick auf Kreativität, Konzentration, Handlungsfähigkeit und Selbstwahrnehmung zu fördern oder zu erhalten.
Die Ziele der Ergotherapie sind individuell auf den Betroffenen zugeschnitten und umfassen bspw. die Förderung von
- Selbstwahrnehmung und Körperwahrnehmung
- Selbstständigkeit und soziales Miteinander
- dem Umgang mit Erfolgen und Misserfolgen
- Flexibilität und situationsgerechtem Verhalten
- dem Umgang mit anderen, mit Nähe und Abgrenzung
- kognitiven Fähigkeiten, bspw. Gedächtnisleistung, Konzentration und Aufmerksamkeit
- Wiedereingliederung in das Arbeitsleben oder das gesellschaftliche Leben
- u.a.m.
Die Sport-, Physio- und Bewegungstherapie ist ein wichtiger Bestandteil moderner Therapieformen. Sie fördert Aktivität, Kraft und Durchblutung, verschafft auf neutralem Gebiet Erfolgserlebnisse und verbessert die Körperwahrnehmung. Sport und Bewegung wirken antidepressiv, angstlösend, geben Selbstvertrauen, Kraft und Energie, verringern Schmerzen und vieles mehr.
Gruppensport in der Halle, wie z.B. Ballspiele, erlaubt eine Vielzahl therapeutischer Ansätze, neben dem sozialen Umgang in der Gruppe auch im Umgang mit Ängsten oder mit Erfolgen und Misserfolgen.
An den Fitnessgeräten können die Patienten unter der Anleitung von Sport- und Physiotherapeuten gezielt Koordination und Ausdauer, aber auch Muskelaufbau oder Verbesserung von Beweglichkeit trainieren.
Für unsere Fachkliniken stehen neben Sporthallen und Sportgeräten auch Fitnessräume auf den Stationen zur Verfügung.
Der neue Klinikkomplex der DIAKO Nordfriesland in Breklum umfasst u.a. einen großen Fitness- und Sporthallenbereich. Die Physio- und Bewegungstherapie für die Patienten aus Psychiatrie, Psychosomatik und Rehabilitation erhielt dadurch ganz neue Möglichkeiten.
In der Musiktherapie wird das Musizieren, Singen und Musikhören gezielt zur Förderung der seelischen, körperlichen und geistigen Gesundheit sowie zur Entwicklung und Bereicherung der Persönlichkeit eingesetzt.
Bei der Musiktherapie wird gemeinsam auf Instrumenten gespielt oder gesungen. Hierfür steht den Teilnehmern eine Vielzahl von Instrumenten zur Verfügung, die leicht zu spielen sind: bspw. verschiedene Trommeln und andere Schlaginstrumente, Rasseln, Glockenspiele oder Xylophone).
Anschließend wird das Geschehen im Gespräch reflektiert.
HINWEIS: Diese Therapie ist nicht in allen Abteilungen verfügbar. Es ist ein Angebot für die vollstationär aufgenommenen Patienten der Abteilung für Allgemeinpsychiatrie in Breklum, sowie der Tageskliniken in Husum und in Niebüll und der Institutsambulanz in Breklum.
In Rahmen der Tiergestützten Therapie können Menschen mit seelischen Erkrankungen unter Anleitung und mit der Hilfe des Therapeuten besondere Erfahrungen über sich und ihre Umwelt machen. Die Therapie findet bei uns mit Pferden statt (Hippotherapie).
Die Wirkung der Tiergestützten Therapie ist je nach Diagnose ganz individuell. Sie kann bspw. depressiven Menschen helfen, Ängste zu überwinden, Energie und Mut zu gewinnen und Lebensfreude und Hoffnung geben. In dem direkten Umgang mit dem Tier können die Betroffenen üben, mit Konsequenz, Klarheit und Verantwortung zu handeln, selbst Sicherheit und Ruhe auszustrahlen oder risikofreien Körperkontakt aufzunehmen. Das Pferd meldet jede Art von Emotion, wie Unruhe, Nervosität oder Hektik sofort und ohne jedwede Kritik zurück, so dass die Patienten mit der Zeit ihre Emotionen reflektieren lernen und üben können, besser damit umzugehen.
Im Vordergrund stehen Kontaktaufnahme zum Pferd sowie Streicheln, Pflegen und Füttern des Tieres. Im Anschluss macht die Gruppe Spaziergänge mit den Pferden. Reiten oder Reitunterricht findet im Rahmen dieser Gruppen nicht statt.
Viele unserer Patienten leiden auch unter Erkrankungen, die eine besondere Ernährung - Verpflegung notwendig machen. Seien es Mangel an Vitaminen oder Mineralien, Essstörungen, Nahrungsmittelintoleranzen, Allergien, Übergewicht oder anderes mehr.
Auf unserer Homepage finden Sie die Angebote unserer Küchen in Breklum und Flensburg, bspw. Ernährungsberatung, Sonderkostformen, Reduktionsdiät, Auslassdiät u.v.m.. Auch eine Lehrküche gehört in Breklum zu unserem Angebot.
Bei einem besonderen Bedarf an Mikronährstoffen (Vitaminen, Mineralien, Aminosäuren o.a.m.) oder Sonderkostformen bespricht der behandelnde Arzt / die Ärztin mit Ihnen die geeignete Vorgehensweise.
Patienten mit Demenz im Krankenhaus erfordern besondere Umsicht bei dem Eingangsmanagement, der Aufnahme, Unterbringung, Diagnostik, Therapie, Angehörigenarbeit, Begleitung und Entlassmanagement.
Wir halten für demenzerkrankte Patienten folgende Angebote vor:
- Generell: Inklusion von demenzkranken Patienten
- Eingangsmanagement: Sorgfältige Vorbereitung der Aufnahme mit Überleitung relevanter Informationen zum Funktionsstatus, Pflegestatus, medizinischem Status und Struktur-Beeinträchtigungen durch Aufnahmemanagement, gelenkte Information über KIS
- Demenz-adäquate Begleitung ist im Bezugspflegesystem fest verankert, dadurch gibt es einen konstanten Ansprechpartner in der Fachklinik (analog eines „Demenzbeauftragten“)
- Demenz-adaptiertes Milieu u.a. durch Kurvatur des Baukörpers, Zuschnitt des Stationsbereiches, Signalfarbgebung und Signal-Symbole
- Demenz-Basisdiagnostik im Hause, erweiterte Diagnostik in Kooperation mit der Klinik für Neurologie, Prof. Stolze, DIAKO Krankenhaus Flensburg.
- Inklusive Demenzbehandlung unter Berücksichtigung der S3-Leitlinie 38-013 „Demenzen“.
- Berücksichtigung der Empfehlungen der Deutschen Alzheimergesellschaft „Patienten mit Demenz im Krankenhaus“ (7. Auflage, 2019)
- Vernetzung mit komplementären Leistungserbringern in der Region sowie den Angehörigen / Betreuern. Netzwerkpflege fortlaufend durch die Stationsleitung Pflege Allgemeinpsychiatrie, unterstützt durch Oberärzte, Sozialdienst und Krankenhausleitung.
Angepasstes Entlassmanagement mit Überleitung analog Eingangsmanagement durch ärztlichen Dienst, Pflegedienst und Sozialdienst.
- Verschiedene Entspannungsgruppen und -techniken
- Gesundheitsbildung: Informationen über das Störungsbild (Psychoedukation), Schulung im Umgang damit sowie Informationen zu allgemeinen Themen rund um die Gesundheit.
- Seelsorge: Gespräche, Andachten, Gottesdienste und mehr - für Menschen mit allen Glaubensrichtungen und die ohne Zugehörigkeit zu einer Religionsgemeinschaft.
- Raum der Stille für alle, die einmal zu Ruhe kommen möchten, nachdenken, beten oder sich besinnen.
Weitere spezifische Angebote finden Sie auch auf den Seiten der Abteilungenund Einrichtungen.
Diagnose? Und was bedeutet sie?
An dieser Stelle möchten wir Ihnen die verschiedenen Diagnosen näher erläutern.
Welche Symptome treten auf? Wie häufig ist das Störungsbild und welche Risikofaktoren gibt es? Das erfahren Sie in dem Aufklappmenü. Auch Hinweise auf die Leitlinien wissenschaftlicher Fachgesellschaften finden Sie dort.
Etwa 28% der Bevölkerung leidet jedes Jahr an einer psychischen Störung unterschiedlichen Schweregrades und unterschiedlicher Dauer. Das entspricht 17,8 Millionen betroffener Personen. Psychische Störungen gehören damit zu den häufigsten Erkrankungen unserer Zeit. Sie gehören auch zu den Störungen, die die Betroffenen in ihrer Lebensqualität sehr einschränken. Viele Menschen mit chronisch verlaufenden psychischen Erkrankungen benötigen längerfristig eine Therapie nach ihren individuellen Erfordernissen.
Bei Menschen mit psychischen Erkrankungen entstehen oft weitere Störungen, das nennt man "Komorbidität".
Dies sind sehr häufig Depressionen oder Suchterkrankungen, welche die Behandlung erschweren und den Therapieerfolg gefährden. Dies erfordert besondere Behandlungs- und Therapieangebote. Diese können an unseren Fachkliniken aufgrund der angegliederten Abteilungen für Suchtmedizin sowie der Fachklinik für Rehabilitation, Schwerpunkt Abhängigkeitserkrankungen und Psychosomatik, besonders gut berücksichtigt werden.
Wenn nicht anders angegeben, wurden als Basis für die folgende Ausarbeitung die Leitlinien der entsprechenden Fachgesellschaften verwendet. Die jeweils aktuellen Leitlinien finden Sie im Internet: zu den AWMF-Leitlinien
Zu vielen Diagnosen gibt es dort auch spezielle Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind.
Die Hauptsymptome einer depressiven Störung sind:
Depressive Stimmung, Interessenverlust, Freudlosigkeit sowie Antriebsmangel und erhöhte Ermüdbarkeit. Häufige zusätzliche Symptome sind verminderte Konzentration und Aufmerksamkeit, vermindertes Selbstwertgefühl und Selbstvertrauen, Gefühl von Schuld / Wertlosigkeit, negative und pessimistische Zukunftsperspektiven, Suizidgedanken oder -handlungen, Schlafstörungen und verminderter Appetit.
Das Krankheitsbild ist gekennzeichnet durch Interessenverlust, Verlust der Freude an sonst angenehmen Tätigkeiten, mangelnde emotionale Reagibilität auf sonst freudige Ereignisse, frühmorgendliches Erwachen, morgendliches Stimmungstief, psychische und körperliche Hemmung oder Agitiertheit, Gewichtsverlust und Libidoverlust.
Depressive Störungen sind neben Angststörungen die häufigsten psychischen Erkrankungen. Die 12-Monatsprävalenz der Diagnose liegt bei 11% der Bevölkerung über 18 Jahren. Depressionen weisen eine hohe Rate an Begleiterkrankungen auf (ca. 61%) mit z.B. Angststörungen, Zwängen, Posttraumatischen Belastungsstörungen, Burn-out, somatoformen Störungen, Verhaltens- und Persönlichkeitsstörungen sowie Substanzmissbrauch und Abhängigkeitserkrankungen. Frauen erkranken doppelt so häufig wie Männer, die Hälfte der Erkrankten ist bei Beginn unter 40 Jahre alt. Der Gipfel der Prävalenz liegt zwischen einem Alter von 50 bis 60 Jahren. Angehörige ersten Grades von Patienten mit einer depressiven Erkrankung weisen ein erhöhtes Erkrankungsrisiko für affektive Störungen (alle Formen) von 20% gegenüber 7% bei Angehörigen gesunder Kontrollpersonen auf.
Weitere Risikofaktoren sind Trennung, Scheidung und der Verlust naher Angehöriger sowie körperliche Erkrankungen und Funktionseinschränkungen. Im Bereich körperlicher Erkrankungen besteht ein erhöhtes Risiko für arteriosklerotische Herzerkrankungen, Erkrankungen des Zentralnervensystems, Asthma bronchiale, Heuschnupfen (Allergien), Magen-Darm-Erkrankungen, Diabetes mellitus und Infektionserkrankungen.
Belastende Ereignisfolgen in Zeiträumen, in denen keine Erholung von den früheren Belastungen eintreten kann, stellen ein besonderes Risiko dar. Spätere Krankheitsepisoden scheinen dagegen stärker einer eigenen, von äußeren Auslösern relativ unabhängigen Dynamik unterliegen (Referenzen: Störungsspezifische AWMF-Leitlinien 2000-2019, sowie Bekhbat und Neigh 2018, Brieger 2011, GBE 2010 u. 2011, Kupferberg et al. 2016, Otte et al. 2016, Wiedlocha et al. 2018, Wittchen et al. 2003).
Hier finden Sie ein Interview mit vielen praktischen Tipps mit unserer Psychologin Anja Hiltmann.
Zu vielen Diagnosen gibt es auch Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind unter: AWMF-Leitlinien
Wenn zusätzlich zu depressiven Phasen auch manische Episoden vorkommen, so wird dies als bipolare affektive Störung bezeichnet. Die manische Episode ist gekennzeichnet durch unangemessene und dadurch auffällige gehobene oder auch aggressive Stimmung. Das Erregungsniveau und der Antrieb sind deutlich erhöht, Rededrang, reduzierte soziale Hemmungen, vermindertes Schlafbedürfnis, überhöhte Selbsteinschätzung, riskantes Verhalten und gesteigerte Libido sind weitere mögliche Symptome. Mildere Episoden werden als „hypoman“ bezeichnet.
Das Lebenszeitrisiko hierfür beträgt geschlechtsunabhängig etwa 3% der Bevölkerung. Die Erkrankung tritt häufig schon früh, im Jugendalter oder bei jungen Erwachsenen auf.
Risikofaktoren für die bipolare affektive Störung sind neben einer genetischen Veranlagung auch soziale Einflüsse aus dem Umfeld (vor allem Stress) sowie Persönlichkeitscharakteristika der Betroffenen, die in einer multifaktoriellen Genese zusammenwirken. Auch Substanzmissbrauch und psychotische Symptome sind Risikofaktoren für die bipolare affektive Störung. Die Rezidivrate ist bei dieser Form der Depression besonders hoch und eine auf die Phasen abgestimmte Therapie ist unabdingbar. Aus diesem Grund ist es besonders wichtig, Beginn und Art einer Episode früh zu erkennen und schnell zu handeln. Häufig wechselnde Episoden enthalten das Risiko schwerer Verläufe („rapid cycling“).
Auszug aus der Leitlinie (AWMF 038/019: S3-Leitlinie Bipolare Störungen, 2019):
„Die folgenden Risikofaktoren für einen schweren bzw. chronischen Verlauf der Erkrankung wurden beschrieben: Für häufig wiederkehrende Episoden:
- junges Ersterkrankungsalter
- gemischte Episoden
- schwerwiegende Lebensereignisse
- psychotische Symptome
- insuffizientes Ansprechen auf die phasenprophylaktische Therapie / Rapid Cycling.
Für einen chronischen Verlauf:
- häufige Episoden
- prämorbide Persönlichkeitsmerkmale mit inadäquaten Copingstrategien
- insuffizientes Ansprechen auf die Akut- und phasenprophylaktische Therapie
- schlechte Compliance
- komorbider Substanzmissbrauch
- Komorbidität mit anderen psychischen und somatischen Erkrankungen.“ (Zitat Ende)
Zyklothymia (ICD10: F34.0) und die saisonale affektive Störung (F38.11) sind weitere Formen der Depression, die in Phasen auftreten. (Referenzen: Störungsspezifische AWMF-Leitlinien 2000-2019, sowie Bekhbat und Neigh 2018, Wiedlocha et al. 2018; Kupferberg et al. 2016, Otte et al. 2016, Brieger 2011, GBE 2010 u. 2011, Wittchen et al. 2003).
Zu vielen Diagnosen gibt es auch Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind unter: AWMF-Leitlinien
Angststörungen sind gekennzeichnet durch einen emotionalen Zustand, der charakterisiert ist durch das zentrale Motiv der Vermeidung bzw. Abwehr einer Gefahr und seelische und körperliche Begleiterscheinungen wie Unsicherheit, Unruhe, Erregung (evtl. Panik), Bewusstseins-, Denk- oder Wahrnehmungsstörungen, Anstieg von Puls- und Atemfrequenz, verstärkte Darm- und Blasentätigkeit, Übelkeit, Zittern, Schweißausbrüche.
Angststörungen sind häufige psychische Erkrankungen mit einer 12-Monatsprävalenz von etwa 15% der Bevölkerung (18-65 Jahre), wobei Unterschiede zu verzeichnen sind zwischen den spezifischen Angststörungen, wie spezifische Phobie, generalisierte Angststörung, soziale Phobie, Agoraphobie, Panikstörung oder Posttraumatische Belastungsstörung (s. u.). Frauen sind doppelt so häufig betroffen wie Männer.
Patienten mit Ansgt können über Jahre durch Vermeidungsverhalten Sicherheitsgefühle erfahren, verstärken somit aber die Angst bis zur ständigen Selbstüberforderung. Diese kann zu einer depressiven Störung führen und ist häufig der Anlass für die aktive Therapiesuche.
Angststörungen beginnen häufig im Lebensalter zwischen 20 und 40 Jahren. Die Risikofaktoren von Angststörungen sind Überlastung im Beruf- oder Privatleben und Angststörungen bei Angehörigen. Weiterhin als Risikofaktoren gelten die Diagnostik zu Herz- oder Krebserkankungen sowie als hochgradig traumatisierend erlebte (Herz-)Todesfälle im engen Familien- oder Freundeskreis. Etwa 58-93% der Betroffenen haben weitere seelische Störungen. Soziale Phobien treten häufig in Zusammenhang mit Abhängigkeitserkrankungen auf (Referenzen: Störungsspezifische AWMF-Leitlinien 2000-2019, sowie: Bekhbat et al. 2018, Förstl et al. 2006, Frieboes et al. 2005, Wittchen et al. 2003).
Hier gibt es ein Interview mit unseren Psychotherapeutinnen: zum Thema "Angst"
Zu vielen Diagnosen gibt es auch Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind unter: AWMF-Leitlinien
Angst ist ein Thema in der Familie? Was können Angehörige tun?
Angehörige wollen gern helfen. Aber wie? Und tut die Hilfe gut? Enge Angehörige sind bei allen psychischen Erkrankungen stets mit betroffen: Sie wollen das betroffene Familienmitglied unterstützen, dies kann sie aber auch selbst stark belasten. Was können sie tun, um zu helfen und sich selbst vor Überforderung zu schützen? Wir fragten unsere Psychotherapeutinnen Katharina Falk und Dr. phil Rauha Laurus:
„Wenn Sie Angehörige mit Angststörung haben oder dies vermuten, können Sie Folgendes für sie tun:
- machen Sie sich klar, dass eine Angststörung eine ernstzunehmende Erkrankung ist, die jedoch einer Therapie gut zugänglich ist
- informieren Sie sich über das Thema: Es gibt spezielle Internetseiten für Angehörige ( z.B. https://www.stiftung-gesundheitswissen.de/mediathek/videos/angststoerung/angststoerungen-hilfestellungen-fuer-angehoerige ), aber auch lokale Beratungsstellen sind meist sehr kompetent (z.B. vom Diakonischen Werk und andere)
- sprechen Sie innerhalb der Familie so offen über das Thema, wie es geht
- motivieren Sie das Familienmitglied dazu sich Hilfe zu suchen, z. B. über den/die Hausärzt*in oder eine Beratungsstelle
- zeigen Sie Verständnis und haben Sie Geduld, aber nehmen Sie dem betroffenen Familienmitglied nicht alles ab, wovor sie/er Angst hat, das verstärkt den Teufelskreis aus „Angst vor der Angst“
und dies können Sie für sich selbst tun:
- haben Sie keine Schuldgefühle, auch Ihre Gesundheit ist wichtig
- schränken Sie Ihr Leben nicht mehr als nötig ein, es hilft den Betroffenen nicht, wenn Sie z.B. ebenfalls keine Freunde mehr treffen, Höhen oder Menschenansammlungen meiden
- gehen Sie ausgleichenden Aktivitäten nach, wie Sport oder Hobbies
- suchen Sie sich selbst Hilfe, wenn Sie das Gefühl haben, dass die Situation Sie überfordert, wenden Sie sich z. B. an Beratungsstellen oder an Selbsthilfegruppen für Angehörige, auch Hausärzte / Psychotherapeutinnen (w,m,d) können Sie in Anspruch nehmen!"
Wesentliches Kennzeichen dieser Störung sind wiederkehrende Zwangsgedanken und Zwangshandlungen. Zwangsgedanken sind Vorstellungen, Ideen und Impulse, die die Patienten immer wieder stereotyp beschäftigen. Zwangsgedanken werden als eigene Gedanken erlebt, auch wenn sie als unwillkürlich und häufig als abstoßend empfunden werden. Die betroffene Person versucht erfolglos, Widerstand zu leisten.
Zwangshandlungen oder Zwangsrituale sind ständig wiederholte, stereotype Handlungen. Sie werden als unangenehm empfunden und erfüllen keine nützliche Aufgabe. Betroffene erleben sie oft als Vorbeugung gegen ein objektiv unwahrscheinliches, schadenbringendes Ereignis. Meist wird dieses Verhalten als sinnlos und ineffektiv erlebt. Menschen mit Zwangshandlungen versuchen immer wieder, dagegen anzugehen. Angstsymptome sind häufig, auch quälende innere Anspannung. Es besteht eine hohe Komorbidität mit depressiven Symptomen (Aus: ICD-10-GM online, Vs. 2017).
Zwangsstörungen haben eine Prävalenz von etwa 1-3% in der Bevölkerung. Die Geschlechterverteilung ist annähernd symmetrisch. Der Beginn der Erkrankung liegt bei Frauen häufig zwischen dem 20. und 29. Lebensjahr und bei Männern zwischen dem 6. und 15. Lebensjahr. Bei der Hälfte der Betroffenen beginnt die Erkrankung in der Kindheit.
Eine stationäre Therapie ist indiziert bei einer ausgeprägten Zwangssymptomatik, bei besonders ausgeprägten komorbiden Störungen (z.B. Anorexie, Depression, Tic, Hypochondrie), bei mangelnden Ressourcen in der Familie oder besonders ungünstigen psychosozialen Bedingungen bzw. krankheitsbegünstigenden und -aufrechterhaltenden Einflüssen, bei erheblicher Beeinträchtigung von Alltagsaufgaben und nach nicht erfolgreicher ambulanter Therapie (Referenzen: Störungsspezifische AWMF-Leitlinien 2000-2019, Hirschtritt et al. 2017, Drubach et al. 2015, Amerio et al. 2014).
Zu vielen Diagnosen gibt es auch Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind unter: AWMF-Leitlinien
Schizoaffektive und schizophrene Störungen gehören zu den schwerwiegendsten psychischen Störungen und kommen bei etwa 0,5% der Bevölkerung vor. Gleichzeitig gehören sie zu den ältesten überlieferten Krankheitsbildern der Menschheit.
Der Erkrankungsbeginn liegt meist zwischen dem 15. und dem 35. Lebensjahr. Die Lebenserwartung der Betroffenen ist etwa 15 Jahre geringer als bei dem Durchschnitt der Bevölkerung. Männer und Frauen erkranken mit gleicher Häufigkeit (AWMF Leitlinie 2019).
Die Leitsymptome umfassen wahnhafte Wahrnehmungen, wie etwa das Hören von Stimmen, Halluzinationen, Kontroll- oder Beeinflussungswahn, Verfolgungswahn und mehr, aber auch Symptome wie Erregung und Haltungsstereotypien sowie negative Symptome wie auffällige Apathie, Sprachverarmung, verflachter oder inadäquater Affekt. Das Risiko für weitere psychische Störungen, hier vor allem Substanzmissbrauch, ist mit 50-80 % sehr hoch. Der Krankheitsverlauf ist meist gekennzeichnet durch akute Episoden mit psychotischer Symptomatik und Phasen ohne Symptome bzw. mit milderen Symptomen. Nach der ersten Krankheitsphase kommt es bei 20% der Patienten zu keinen erneuten Ausbrüchen. Ungünstig für die Prognose ist es, wenn die Erkrankung nicht oder nur verzögert behandelt wird (AWMF Leitlinie 2019).
Zu den Risikofaktoren gehören neben der Veranlagung (genetische Merkmale) auch entwicklungs- und umgebungsbedingte Faktoren wie Schwangerschafts- und Geburtskomplikationen, Mangelernährung, Drogenkonsum (vor allem Cannabis- und Amphetamin-Gebrauch) oder Virusinfektionen der Mutter und frühkindliche Traumata sowie psychosoziale Faktoren. Wissenschaftler gehen heute von dem Zusammenwirken mehrerer Risikofaktoren in der Art einer multifaktoriellen Genese aus.
Dabei weisen Familien-, Adoptions- und Zwillingsstudien darauf hin, dass der Anteil erblicher Faktoren hoch ist. Eineiige Zwillinge erkranken mit einer Wahrscheinlichkeit von fast 50%, wenn der andere Zwilling betroffen ist. Mittlerweile konnten mehr als 100 Risikogene identifiziert werden, deren Rolle im Detail noch ungeklärt ist (AWMF Leitlinie 2019).
Biologische / biochemische Veränderungen betreffen unter anderem eine Überaktivität des mesolimbischen dopaminergen Systems sowie anderer Neurotransmitter-Systeme und Störungen von Nervenzellen und Nervenverbindunegn sowie der Kommunikation verschiedener Gehirnareale untereinander.
Die Vielzahl dieser beeinflussenden oder modulierenden Faktoren führt dazu, dass die Ausprägung der Symptomatik und des Verlaufs individuell sehr unterschiedlich sein kann.
Neben Pharmakotherapie und Psychotherapie spielt der Einbezug und die Information der Angehörigen und des weiteren psychosozialen Umfelds, die Aufklärung und Information der Betroffenen, der Umgang mit Stigmatisierung sowie alle Maßnahmen zur Verbesserung der sozialen Integration und Inklusion eine besonders wichtige Rolle (AWMF Leitlinie 2019).
Zu vielen Diagnosen gibt es auch Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind unter: AWMF-Leitlinien
Traumafolgestörungen sind mögliche Folgereaktionen auf sehr belastende Ereignisse wie z.B. das Erleben von körperlicher und sexualisierter Gewalt, von Natur- oder durch Men-schen verursachte Katastrophen, kriegerischen Auseinandersetzungen, Folter oder das Erleben von schwerwiegenden Unfällen.
Die Symptomatik kann unmittelbar oder auch mit (z. T. mehrjähriger) Verzögerung nach dem traumatischen Geschehen auftreten (Hofmann 2014). Häufig führen solche Erfahrungen zu Posttraumatischen Belastungsstörungen (PTBS / engl.: PTSD) oder anderen psychischen Erkrankungen und sind oft mit einer hohen Rate an Folgeerkrankungen verbunden. Die Häufigkeit von Traumafolgestörungen ist abhängig von der Art des Traumas;
- Ca. 50% Prävalenz nach Vergewaltigung
- Ca. 25% Prävalenz nach anderen Gewaltverbrechen
- Ca. 50% bei Kriegs-, Vertreibungs- und Folteropfern
- Ca. 10% bei Verkehrsunfallopfern
- Ca. 10% bei schweren Organerkrankungen (Herzinfarkt, Malignome)
Die Lebenszeitprävalenz für PTBS / PTSD in der Allgemeinbevölkerung mit länderspezifischen Besonderheiten liegt zwischen 1% und 7% (Deutschland 1,5 - 2 %). Die Prävalenz leichterer Störungsbilder ist wesentlich höher. Es besteht eine hohe Chronifizierungsneigung. Bei gleicher Art der Belastung sind Frauen doppelt so häufig von der PTBS bzw. PTSD betroffen wie Männer.
Eine Komorbidität mit einer weiteren psychiatrischen Störung, vor allem mit depressiven Stö-rungen, weisen über 80% aller Patienten mit Traumafolgestörungen auf. Häufig kommen auch Angststörungen, Somatisierungsstörungen, somatoforme Schmerzstörung, dissoziative Störungen, Persönlichkeitsstörungen und Abhängigkeitserkrankungen vor. Die Entwicklung komorbider Störungen ist oft eine Folge einer nicht diagnostizierten und somit auch nicht be-handelten PTBS. Außerdem wurden bei Patienten mit Traumafolgestörungen ein erhöhtes wechselseitiges relatives Risiko für ADHS und Schmerzstörungen gefunden.
Die Posttraumatische Belastungsstörung ist gekennzeichnet durch:
- sich aufdrängende, belastende Gedanken und Erinnerungen (Flashbacks, Alpträume)
- Übererregungssymptome (Schlafstörungen, Schreckhaftigkeit, vermehrte Reizbarkeit, Affektintoleranz, Konzentrationsstörungen)
- Vermeidungsverhalten (Vermeidung von mit dem Trauma verbundener Reize) und
- emotionale Taubheit (allgemeiner Rückzug, Interessenverlust, innere Teilnahmslosigkeit)
(AWMF-Leitlinie 2019, APA 2017, Dominguez et al. 2017, McFarlane 2017, Flanagan et al. 2016, Hofmann 2014, Bisson et al. 2013, Cvetek 2008, Shapiro et al. 1997 und 2013).
Somatoforme Störungen sind charakterisiert durch die Beschreibung körperlicher Symptome in Verbindung mit häufigen medizinischen Untersuchungen trotz wiederholter negativer Ergebnisse und Versicherung der Ärzte, dass die Symptome nicht bzw. nicht ausreichend körperlich begründbar sind.
Am häufigsten werden Schmerzsymptome genannt (Rückenschmerzen 30%, Gelenkschmerzen 25%, Kopfschmerzen 19%) sowie gastrointestinale Beschwerden (Blähungen 13%, Magenbeschwerden 11%, Herzbeschwerden 11%). Leichte Formen werden auch als funktionelle Körperbeschwerden bezeichnet. Multiple somatoforme Symptome treten bei 4-5% der Bevölkerung auf, eine Somatisierungsstörung im engeren Sinne bei ca. 1%. Frauen erkranken etwa doppelt so häufig wie Männer. Häufige Komorbidität besteht in depressiven Störungen, Angststörungen und Persönlichkeitsstörungen.
Eine stationäre Behandlung ist insbesondere angezeigt,
- wenn ein multimodales therapeutisches Vorgehen erforderlich ist
- wenn durch eine stationäre Therapie eine hinreichende Motivation für eine ambulante Psychotherapie erzielt werden kann
- wenn die Funktionsstörung die Teilnahme an ambulanter Psychotherapie einschränkt
- wenn sich nach 6 Monaten ambulanter Psychotherapie keine symptombezogene Besserung erkennen lässt
- wenn eine erhebliche psychische Komorbidität (z.B. Persönlichkeitsstörung) oder eine die somatoforme Störung komplizierende körperliche Erkrankung vorliegt
- wenn es zu Krankschreibungen über 3 Monate hinaus gekommen ist oder bei anderen Gefährdungen der Berufs- und Erwerbsfähigkeit
(Referenzen: Störungsspezifische AWMF-Leitlinien 2000-2019, Roenneberg et al. 2019, Van Ravesteijn et al. 2016, Van Dessel et al. 2014, Förstl et al. 2006, Frieboes et al. 2005, Wittchen et al. 2003).
Zu vielen Diagnosen gibt es auch Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind unter: AWMF-Leitlinien
Die emotional instabile Persönlichkeitsstörung vom Borderline-Typus ist gekennzeichnet durch:
- ein überdauerndes Muster von emotionaler Instabilität und Impulsivität
- inkonstante und krisenhafte Beziehungen
- ausgeprägte Angst vor dem Verlassenwerden
- impulsive - häufig auch selbstschädigende - Verhaltensweisen
- instabile und wechselhafte Stimmung
- multiple und wechselnde psychogene Beschwerden
- Identitätsunsicherheit
Die Stärke der Störung ist von Person zu Person unterschiedlich, ebenso das damit verbundene Leiden und die individuellen Belastungserscheinungen. Unter einer Persönlichkeitsstörung leidet etwa die Hälfte aller wegen psychischer Störungen behandelter Patienten, das sind 5-10% der Bevölkerung. Ca. 3% der Bevölkerung sind von der emotional instabilen Persönlichkeitsstörung betroffen, dabei sind Frauen etwa dreimal so häufig wie Männer vertreten.
Als Risikofaktoren für das Entwickeln einer emotional instabilen Persönlichkeitsstörung gelten insbesondere "chaotische" Lebenserfahrung in der Primärfamilie, traumatisches Verlassenwerden, Verlust der Hauptbezugsperson, sexuelle Traumatisierung und Gewalterfahrung sowie schwere Erziehungsdefizite. Komorbidität besteht vorwiegend mit affektiven Störungen und Essstörungen, weiterhin Abhängigkeitserkrankungen, Angststörungen, dissoziativen Störungen und posttraumatischen Symptombildern (Referenzen: Störungsspezifische AWMF-Leitlinien 2000-2019, Cho-Kain et al. 2017, Reeves-Dudlay 2017, Armbrust et al. 2016, Stiglmayr et al. 2014, DGPPN-Leitlinie 2009, NICE Guidelines 2009, APA - American Psychiatric Association 2001).
Zu vielen Diagnosen gibt es auch Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind unter: AWMF-Leitlinien
Von der Essstörung Anorexia nervosa spricht man bei Patienten mit einem erheblichen Untergewicht (Body-Mass-Index von 17,5 oder weniger), das durch folgende Maßnahmen selbst herbeigeführt wurde:
- Die Vermeidung hochkalorischer Speisen
- selbst induziertes Erbrechen
- übertriebene körperliche Aktivität
- Gebrauch von Appetitzüglern, Diuretika und/oder Abführmitteln
Medizinisch-physiologische Begleit- und/oder Folgeerscheinungen sind:
- Endokrinologische Störungen (u. a. Zyklusstörungen, Schilddrüsenunterfunktion)
- Störungen im Elektrolythaushalt (v. a. Kalium), Herzrhythmusstörungen
- Störungen im vegetativen Bereich (Müdigkeit, Schlaf- und Sexualstörungen)
- Entzündungen der Speiseröhre, Verletzungen durch „Brechhilfen“
- Schwellungen der Speicheldrüsen
- Kariöse Schädigungen der Zähne
- Gastrointestinale Beschwerden
- Neurotransmitterstörungen (Noradrendalin, Serotonin)
- Morphologische Veränderungen des Gehirns
- Ödeme
- Hautveränderungen und Haarausfall
Psychologisch-psychiatrische sowie soziale Begleit- und Folgeerscheinungen:
- Unzufriedenheit und übermäßige Beschäftigung mit Gewicht und Figur, Körperschemastörungen
- Herabgesetztes Selbstwertgefühl
- Affektive Folgeerscheinungen (Depressivität, emotionale Labilität, Reizbarkeit)
- Kognitive Folgeerscheinungen (Konzentrationsmangel, Entscheidungsunfähigkeit, ständige gedankliche Beschäftigung mit Essen, Kalorienzählen)
- Psychophysische Folgeerscheinungen
- Probleme in der Partnerschaft, Familie, Freundeskreis und Beruf, sozialer Rückzug u. a. m.
Für Frauen zwischen 15 und 35 Jahren liegt die 12-Monats-Prävalenz bei ca. 0,4 %. Es liegt mit 5 bis 20% eine hohe Mortalitätsrate vor. Komorbidität besteht mit depressiven Störungen, Angststörungen, zwanghaft-perfektionistischen Einstellungs- und Verhaltensmustern.
Bei der Essstörung Bulimia nervosa steht im Gegensatz zur Anorexia nervosa die andauernde Beschäftigung mit Essen und eine unwiderstehliche Gier nach Nahrungsmitteln im Vordergrund. Es kommt zu wiederholtem Auftreten subjektiv nicht kontrollierbarer Heißhungeranfälle (Essattacken), bei denen große Mengen Nahrung in kurzer Zeit konsumiert werden.
Die Patientinnen ergreifen extreme Maßnahmen, um dem dick machenden Effekt der aufgenommenen Nahrung entgegenzusteuern (z.B. selbst induziertes Erbrechen, Abführmittelmissbrauch, strenges Einhalten einer Diät zwischen den Essanfällen). Dabei besteht eine extreme Furcht, dick zu werden und die Betroffenen setzen sich strenge Gewichtsgrenzen.
Die medizinischen, psychologischen sowie sozialen Begleit- und/oder Folgeerscheinungen entsprechen denen der Anorexia nervosa (siehe oben). Komorbidität besteht mit Persönlichkeitsstörungen und Impulskontrollstörungen, seltener mit Alkohol- und/oder Drogenmissbrauch. Häufig liegt schon eine Anorexie oder Übergewicht im Jugendalter in der Vorgeschichte vor. Die Bulimia Nervosa betrifft vor allem erwachsene Frauen, seltener Jugendliche oder Männer. Die 12-Monats-Prävalenz liegt für erwachsene Frauen bei ca. 1,5 %.
Eine „Binge-Eating-Störung (BES)“ mit unkontrollierbaren Essanfällen geht oft mit Adipositas einher und birgt daher weitere medizinische Risiken: Es kann zu Krankheiten wie Diabetes mellitus, Fettstoffwechselstörungen und Bluthochdruck kommen, Dadurch besteht ein erhöhtes Sterblichkeitsrisiko. Bei Personen mit unkontrollierbaren Essanfällen sollte zunächst die Essstörung psychotherapeutisch behandelt werden. Bei in der Regel gleichzeitig vorliegenden Gewichtsproblemen wird erst zu einem späteren Zeitpunkt die Teilnahme an einem Gewichtsreduktionsprogramm möglichst unter Einbezug psychologischer Elemente empfohlen. Bei der BES liegt die 12-Monats-Prävalenz bei Erwachsenen für Frauen bei 1,6 % und für Männer bei 0,8 %. Der Anteil der männlichen Patienten ist also relativ hoch. Personen mit Übergewicht oder Adipositas, die an Gewichtsreduktionsprogrammen teilnehmen, haben ein hohes Risiko für BES von 30 % und mehr. (Referenzen: Störungsspezifische AWMF-Leitlinie 2019, sowie: Carr et al. 2016, Förstl et al. 2006, Frieboes et al. 2005, McElroy et al. 2015, Mehler et al. 2015, Monteleone et al. 2018, Wittchen et al. 2003, Zipfel et al. 2015).
Exkurs Zusammenhang zwischen Essstörungen und Diabetes mellitus:
Auszug aus der aktuellen AWMF-Leitlinie (2019): „Eine neue vielgestellte Frage ist die nach dem Zusammenhang zwischen Essstörungen und Diabetes mellitus. Man unterscheidet einen Typ-I-Diabetes (Beginn meist im Jugendalter, Untergang der β-Zellen der Bauchspeicheldrüse mit daraus folgendem absolutem Insulinmangel) und einen Typ-II-Diabetes, der üblicherweise erst in der zweiten Lebenshälfte auftritt und häufig in Verbindung mit Adipositas steht. Bei Patientinnen mit Typ-I-Diabetes entsteht dieser in der Regel vor dem Auftreten der Essstörung, bei Typ-II-Diabetes in der Regel danach. Nach Herpertz (2008) kommen Magersucht und Typ-I-Diabetes nicht häufiger miteinander vor, wohl aber Typ-I-Diabetes und Bulimia nervosa. Unter „Insulin-Purging“ versteht man die Reduktion der (in der Regel abendlichen) Insulindosis, um das Gewicht zu reduzieren. Es wird auch als „Erbrechen über die Niere“ bezeichnet. Bei Essgestörten mit einem Typ-I-Diabetes findet sich nicht selten ein „Insulin-Purging“, was die Behandlung sowohl des Diabetes als auch der Essstörung erheblich komplizieren kann…“ (Ende Zitat)
Die Zusammenfassung therapeutischer Verfahren finden Sie zusammen mit Empfehlungsgraden der Leitliniengesellschaften in Tabelle 1. Die aktuelle Leitlinie (AWMF 2019) gibt darüber hinaus sehr detaillierte Empfehlungen ab S. 140ff zu den Themenbereichen: störungsspezifische Methoden, Ernährungsmanagement, Bewegungstherapie, Vorbereitung für die Zeit nach der stationären Behandlung. Bedeutsam ist in diesem Zusammenhang ein Gesamtbehandlungsplan, multiprofessionelle Ansätze und die therapeutische Beziehung. Dies wird in der Fachklinik umgesetzt.
Zu vielen Diagnosen gibt es auch Informationen, die leichtverständlich für Patienten und Angehörige aufbereitet sind unter: AWMF-Leitlinien
Abhängigkeitserkrankungen und übermäßiger Substanzkonsum stellen ein epidemiologisches und gesundheitliches Problem ersten Ranges dar. In Deutschland rechnet man allein unter den Erwachsenen mit ca. 1,6 Mio. Menschen, die alkoholabhängig sind, 1,4 Mio. mit einem schädlichen Alkoholkonsum (Missbrauch), 1,5 bis 1,9 Mio. Medikamentenabhängigen und 1,9 Mio. Menschen, die in den letzten 30 Tagen illegale Substanzen konsumiert haben (DHS 2020, Seitz et al. 2019).
Abhängigkeitserkrankungen treten häufig komorbid mit anderen psychischen Erkrankungen auf, die ebenfalls in der Therapie berücksichtigt werden müssen. Dies sind überhäufig Depressionen, Angststörungen und verschiedene Persönlichkeitsstörungen (Friboes et al. 2005, Wittchen et al. 2003).
Weitere Risikofaktoren für die Entwicklung von Abhängigkeitserkrankungen sind aus den Bereichen der genetischen Prädisposition und der Neurobiologie, der psychischen Belastung mit Stressoren und aus der sozialen Entwicklung bzw. dem so-zialen Umfeld der Betroffenen bekannt (Fein und Cardenas 2015, Förstl et al. 2006, Michalak und Biala 2016).
Wenn nicht anders angegeben, wurden als Basis für die folgende Ausarbeitung die Leitlinien der entsprechenden Fachgesellschaften verwendet. Die jeweils aktuellen Leitlinien finden Sie im Internet: zu den AWMF-Leitlinien
Als Nahrungs-, Genuss- und Rauschmittel haben alkoholische Getränke eine lange Tradition und gehören noch heute für viele Menschen selbstverständlich zum Alltag; das Trinken von Alkohol besitzt weitgehend gesellschaftliche Anerkennung. Alkoholische Getränke sind in Deutschland wie auch in fast allen westlichen Ländern nahezu unbegrenzt verfügbar. Einschränkungen finden sich in erster Linie zum Schutze der Jugend.
Die Wirkung des Alkohols hängt von der aufgenommenen Menge, der Alkoholkonzentration des Getränkes sowie der individuellen körperlichen und seelischen Verfassung, der Trinkgewöhnung und der Toleranzentwicklung des Einzelnen ab. Alkohol in geringen Mengen wird meist als angenehm empfunden, wirkt anregend und stimmungssteigernd oder entspannend und angstlösend. Mit zunehmender Menge treten jedoch diverse Störungen, bspw. der Konzentration, Aufmerksamkeit, Wahrnehmung, Koordinationsfähigkeit und Sprache auf. Müdigkeit und Benommenheit gehen damit einher. Bei sehr hohem Promillegehalt kann es sogar zum Koma bis hin zum tödlichen Ausgang kommen (DHS 2020, AWMF Leitlinie 2016, Michalak und Biala 2016).
Die besonderen akuten Risiken des Alkoholkonsums, nicht nur im Straßenverkehr, finden sich vor allem in der Beeinträchtigung der Konzentrations- und Reaktionsfähigkeit, der Wahrnehmung und der Urteilskraft. Dies kann bereits bei geringen Alkoholmengen der Fall sein. Weitere Folgen eines erhöhten Konsums können aggressives und gewalttätiges Verhalten oder Straftaten sein.
Darüber hinaus lassen sich eine Reihe von langfristigen körperlichen Folgeschäden durch regelmäßigen Gebrauch von Alkohol beschreiben, so dass wissenschaftlich heute spezielle Grenzwerte für einen risikoarmen Alkoholkonsum beschrieben werden.
Regelmäßiger und erhöhter Alkoholkonsum erhöht das Risiko für unterschiedliche Erkrankungen deutlich. Hierzu zählen neben Leberentzündungen, Leberzirrhose oder Bauchspeicheldrüsenentzündungen auch Verletzungen, Unfälle, Krebserkrankungen (z.B. Tumore der Mundhöhle, des Rachens, der Leber und der weiblichen Brust), Erkrankungen der Speiseröhre und des Magens (Entzündungen, Geschwüre, Krebs), Erkrankungen von Herz- und Gefäßsystem (Herzrhythmusstörungen, Herzvergrößerung), Potenzstörungen, Immunstörungen, Schäden am Nervensystem und weitere.
Weiterhin gehören Schwierigkeiten in der Familie, Probleme am Arbeitsplatz, Verlust von Freunden und Bekannten, Führerscheinentzug oder Konflikte mit dem Gesetz zu den sozialen Folgen. Alkoholsucht führt in vielen Fällen auch zum sozialen Abstieg und verursacht enorme gesellschaftliche Folgekosten (DHS 2020, Seitz et al. 2019, AWMF Leitlinie 2016, Michalak und Biala 2016).
Alkohol kann eine psychische und körperliche Abhängigkeit erzeugen. Dabei ist die unbeschränkte Verfügbarkeit besonders gefährdend. Eine Alkoholabhängigkeit entwickelt sich in der Regel über einen längeren Zeitraum. Eine Abhängigkeit wird in der Regel dann diagnostiziert, wenn während des letzten Jahres mindestens drei der nachfolgend aufgeführten sechs Kriterien der "Diagnostischen Leitlinien für das Abhängigkeitssyndrom" (AWMF 2016) erfüllt sind:
- es besteht ein starker Wunsch oder Zwang, Alkohol zu konsumieren.
- es besteht eine verminderte Kontrollfähigkeit bezüglich des Beginns, der Beendigung und der Menge des Konsums.
- das Auftreten eines körperlichen Entzugssyndroms.
- es kann eine Toleranz nachgewiesen werden, d.h. es sind zunehmend höhere Dosen erforderlich, um die ursprünglich durch niedrigere Dosen erreichten Wirkungen hervorzurufen.
- andere Vergnügungen oder Interessen werden zugunsten des Substanzkonsums zunehmend vernachlässigt.
- der Alkoholkonsum wird trotz nachweisbarer eindeutiger schädlicher Folgen körperlicher, sozialer oder psychischer Art fortgesetzt.
Seit 1968 gilt Alkoholismus als Krankheit. Die Behandlung dieser Krankheit fällt seit 1978 in die Zuständigkeit der Krankenkassen und der Rentenversicherung.
Nach den Kriterien des DSM-IV konsumieren insgesamt 2,8% der 18- bis 64-jährigen Bevölkerung missbräuchlich Alkohol (4,0% der Männer, 1,5% der Frauen). Weitere 3,1% müssen nach DSM-IV als alkoholabhängig bezeichnet werden (4,5% der Männer, 1,7% der Frauen). Frauen konsumieren nicht nur weniger Alkohol, sondern sind auch unter den Alkoholmissbrauchern und -abhängigen geringer vertreten. Insgesamt betrifft Missbrauch und Abhängigkeit von Alkohol 3 Mio. Menschen allein in Deutschland (DHS 2020, Seitz et al. 2019).
Jährlich sterben etwa 74.000 Menschen in Deutschland an den direkten oder indirekten Folgen des Alkoholkonsums. Eine aktuelle gesundheitsökonomische Schätzung ergab, dass sich die durch den Alkoholkonsum verursachten direkten und indirekten Kosten auf rund 57 Mrd. Euro belaufen (DHS 2020).
Die meisten Menschen denken bei Sucht an Alkoholabhängigkeit oder Drogenabhängigkeit. Doch auch Medikamente können zu einer psychischen Abhängigkeit, bei längerer Einnahme auch zu einer körperlichen Abhängigkeit führen. Etwa 4 bis 5 % der häufig verordneten Arzneimittel besitzen ein eigenes Suchtpotenzial, daher sind die psychotropen Medikamente wie z. B. Benzodiazepine, zentral wirkende Schmerzmittel oder codeinhaltige Medikamente wie auch Psychostimulantien rezeptpflichtig.
Jedoch werden nach allgemeinen Schätzungen ein Drittel bis die Hälfte dieser Medikamente nicht allein wegen akut medizinischer Probleme, sondern langfristig zur Suchterhaltung und zur Vermeidung von Entzugserscheinungen verordnet. In etwa 80 % der Fälle handelt es sich bei Medikamentenabhängigkeiten um Benzodiazepine und verwandte Substanzen. Schätzungen zur Medikamentenabhängigkeit gehen von etwa 1,5 bis 1,9 Millionen Medikamentenabhängigen in Deutschland aus. Darüber hinaus muss eine vergleichbar große Anzahl von Menschen als mittel- bis hochgradig gefährdet eingeschätzt werden, eine Medikamentenabhängigkeit zu entwickeln. (DHS 2020, Seitz et al. 2019).
Bei einer Repräsentativerhebung in der erwachsenen Bevölkerung (Hoffmann 2005) zeigten sich bei 4,3 % der Befragten Hinweise auf einen problematischen oder bereits abhängigen Medikamentengebrauch. Dabei lag der Prozentsatz der gefährdeten oder abhängigen Frauen deutlich über dem der Männer (5,5 % vs. 3,2 %). 16,8 % der erwachsenen Bevölkerung gaben in derselben Befragung an, mindestens einmal pro Woche ein psychotrop wirkendes Medikament einzunehmen. Im Gegensatz zu den anderen psychotropen Substanzen werden Medikamente von Frauen häufiger als von Männern und von Älteren häufiger als von Jungen konsumiert (Friboes et al. 2005, Kraus 2008, Küfner 2010).
Benzodiazepine zeichnen sich bspw. durch eine Angst lösende, beruhigende und Schlaf anstoßende Wirkung aus und können aufgrund ihrer kurzfristigen zentralnervösen Wirkung ein rauschartiges Gefühl hervorrufen, das über die subjektive Wohlbefindlichkeit hinausgeht. Problematisch ist zudem, dass viele Benzodiazepine eine sehr lange Halbwertszeit besitzen und es teilweise über Tage im Organismus zu einer Anreicherung der Substanz kommen kann.
Folgen können Gedächtnisstörungen sowie verminderte Wahrnehmungs- und Reaktionsfähigkeit sein. Dies hat insbesondere Auswirkungen auf die Fahrtüchtigkeit, die stark eingeschränkt werden kann. Bei einer längeren Einnahmedauer entsteht die Gefahr der Gewöhnung und Toleranzbildung und schließlich einer Abhängigkeitsentwicklung. Auch bei bestimmungsgemäßem Gebrauch kann die Einnahme schleichend in einen Dauerkonsum übergehen, der letztendlich weniger dem ursprünglichen therapeutischen Zweck, sondern eher einer Beeinflussung der eigenen Befindlichkeitsmanipulation dient.
Aber auch das abrupte Absetzen der Medikamente kann mit erheblichen Risiken einhergehen und kann zu Schlafstörungen, innerer Unruhe sowie schweren Angst- und Spannungszustände bis hin zu einer erhöhten Suizidneigung führen (Hoffmann 2005, Friboes 2005).
In den wirtschaftlich wohlhabenden Ländern gehört der Gebrauch illegaler Drogen zu den zehn bedeutendsten Risikofaktoren für die Gesundheit und belegt bei Männern und Frauen jeweils den achten Rangplatz. In Deutschland sind nach dem Epidemiologischen Suchtsurvey etwa 309.000 Menschen abhängig von Cannabis, 41.000 von Kokain und 103.000 von Amphetaminen. Im Jahr 2018 starben 1.276 Menschen an den Folgen des Drogenkonsums. Die 12-Monatsprävalenz des Konsums illegaler Drogen außer Cannabis beträgt schon bei den 12- bis 17-jährigen 1,2% und ist bei den 18- bis 64-jährigen ebenso hoch. Der Cannabiskonsum ist weiter verbreitet: so konsumierten etwa 10% der männlichen Jugendlichen und 5,8% der Mädchen und bei den 18- bis 64-jährigen Erwachsenen 7,1 % der Bevölkerung in den letzten 12 Monaten Cannabis (DHS 2020, Seitz et al. 2019).
Unabhängig vom Geschlecht zeigt sich bei jüngeren Konsumenten die Tendenz, dass Konsumenten legaler Suchtmittel wie Alkohol oder Zigaretten häufiger bereits illegale Substanzen probierten oder regelmäßig konsumieren. Nach Cannabis steht der Konsum von Ecstasy, Kokain und Amphetaminen und verwandten Substanzen bei den jüngeren Konsumenten im Vordergrund. Die Bedeutung von Stimulanzien (Amphetamine, Ecstasy und Abkömmlinge) bekam in den letzten Jahren bundesweit eine wachsende Bedeutung (Weitere Referenzen: Ayanga et al. 2016, Brezing und Levin 2018, Dugosh et al. 2016, Flanagan et al. 2016, Pabst et al. 2013).
In der Therapie geht es zunächst um die stationäre Akutbehandlung mit der Leistung unmittelbarer Überlebenshilfe, der Entzugsbehandlung sowie der Diagnostik und der Behandlung von Begleiterkrankungen. Unterstützende Pharmakotherapie sowie die Substitutionsbehandlung spielen hier eine wichtige Rolle.
In der Postakutbehandlung geht es um die so genannte "Entwöhnung", um dem hohen Risiko von Rückfällen besser zu begegnen. Dies ist in der Regel eine Rehabilitation. Für Patienten, die substituierende Medikamente erhalten, ist die Teilnahme an einer psychosozialen Beratung auch nach der Beendigung des stationären Aufenthaltes verpflichtend. (AWMF Leitlinie 2007, NICE Guideline 2007, Krieger 2017, Dugosh 2016).
Nach einer repräsentativen Erhebung der BzGA aus dem Jahr 2019 über das Glücksspielverhalten in Deutschland liegt die Prävalenz des pathologischen Glücksspiels bei 0,39% (ca. 230.000 Personen) und des problematischen Glücksspiels bei 0,34% (ca. 200.000 Personen). (DHS 2020).
Männer sind deutlich häufiger betroffen als Frauen. Demgegenüber steht eine Anzahl von etwa 8.000 Patienten, die mit der Hauptdiagnose Pathologisches Glücksspiel in Deutschland jährlich ambulant und stationär behandelt werden (mit mehr als einem Kontakt). Der Anteil der Frauen liegt hier bei 12,9 %. Demnach liegt die Nachfrage nach Therapieplätzen nur bei 3,5% der pathologischen Spieler in Deutschland (DHS 2020).
Im Alltag charakterisieren nach Petersen (2012) zwei Dinge pathologische Spieler besonders treffend: Zum einen haben sie keine Zeit. Sie spielen immer häufiger und länger, versäumen wegen des Spiels Verabredungen und Verpflichtungen. Und sie haben kein Geld, so dass Kredite aufgenommen werden oder Geld im Freundeskreis geliehen oder anderweitig beschafft wird. Beide zentralen Charakteristika werden in der Behandlung mit besonderem Augenmerk fokussiert und stehen neben der Aufarbeitung der die Suchtentstehung begünstigenden Faktoren im Vordergrund. Studien belegen, dass bestimmte Glücksspielformen ein höheres Gefährdungspotential aufweisen. Die Verfügbarkeit erleichtert und regt zur erstmaligen Spielteilnahme an. Dagegen sind Ereignisfrequenz und Gewinnstruktur konkrete Eigenschaften, die für Verstärkungseffekte und damit die Förderung eines exzessiven Spielverhaltens verantwortlich sind (Meyer et al. 2010).
2010 wurde erstmalig vorgeschlagen in der fünften Ausgabe des Klassifikationssystems „Diagnostic and Statistical Manual of Mental Disorders“ (DSM) der American Psychiatric Association (APA) den früheren Oberbegriff „Substanzbezogene Störungen“ durch die neue Bezeichnung „Sucht und zugehörige Störungen“ zu ersetzen. Subsumiert werden hier sowohl stoffgebundene als auch nicht-stoffgebundene Störungen. Als erste nicht stoffgebundene Störung wurde das pathologische Glücksspielen aufgenommen.
Der pathologische Gebrauch von Internet und Computerspielen nimmt seit Jahren zu (te Wildt 2018). Schon allein die sozialen Netzwerke wie YouTube, Instagram, Facebook, Twitter oder businessorientiert LinkedIn und XING haben in den letzten Jahren eine stark zunehmende Nachfrage erlebt. Sie werden von vielen Millionen Deutschen genutzt.
Die Definition der Internetabhängigkeit ist derzeit nicht einheitlich und es kursieren allein in Fachkreisen mehr als 20 Begriffe für das neue Phänomen (Wlachojiannis, 2012). Gebräuchliche Begriffe sind „Mediensucht“, „Onlinesucht“, „Internet-Sucht“ oder „Internet-Abhängigkeits-Syndrom“ (te Wildt 2018, Petry 2016). Nach Petry (2016) eignet sich der Begriff „Pathologischer PC-Gebrauch“ gut als Arbeitsgrundlage.
In einer Studie zur Prävalenz des Pathologischen PC-Gebrauches (hier untersucht: Internet) (Rumpf et al., 2011) wurden auf der Basis einer repräsentativen Stichprobe 15.024 Personen befragt. Es ergab sich eine geschätzte Prävalenz für das Vorliegen eines Pathologischen PC-Gebrauches von 1,5% (Frauen 1,3%, Männer 1,7%). In der Altersgruppe 14-24 steigt die Prävalenz auf 2,4% an (Frauen 2,5% Männer 2,5%). Bei alleiniger Betrachtung der 14-16-jährigen finden sich 4,0% Internetabhängige (Frauen 4,9%, Männer 3,1%).
Die auffälligen Mädchen und Frauen (14-24 Jahre) nutzen vorwiegend Soziale Netzwerke im Internet (77,1% der Abhängigen) und eher selten Onlinespiele (7,2%). Die jungen Männer nutzen ebenfalls, aber in geringerer Ausprägung, Soziale Netzwerke (64,8%), und häufiger Onlinespiele (33,6%). Neben den vermutlich Abhängigen lässt sich eine weitere Gruppe mit problematischem Internetgebrauch identifizieren, die insgesamt 4,6% der Befragten betrifft (Frauen 4,4%, Männer 4,9%). Auch hier zeigen sich hohe Raten bei jungen Kohorten und dort in besonderem Maße bei weiblichen Personen (Petersen et al. 2010, Rumpf et al. 2011).
Betroffen sind häufiger Jugendliche und Menschen aus niedrigeren sozialen Statusgruppen, zudem häufiger Männer und Personen ohne festen Lebenspartner und/oder feste Arbeitsstelle. Im Durchschnitt verbrachten die betroffenen Personen 34 Stunden pro Woche im Internet (Jerusalem & Meixner 2004, BUSS 2011). Die Ergebnisse der Studien illustrieren das hohe Abhängigkeitspotenzial von PC und Internet. Die Therapie setzt voraus, dass sich die behandelnden Ärzte und Psychologen für die virtuellen Lebenswelten ihrer Rehabilitanden interessieren und diese in die Behandlung mit einbeziehen (te Wildt 2018, Vogelsang 2016, Schuhler 2013).
Therapieansätze umfassen nach te Wildt (2018) und Vogelsang (2016):
- Motivationsarbeit
- Kognitive Behaviorale Verhaltenstherapie (KVT)
- Psychodynamische Therapie bei Bedarf
- Pharmakotherapie bei psychiatrischer Komorbidität: häufig Depression, Angst oder ADHS
- Angehörigenarbeit: Systemische Ansätze
- Psychosoziale und adjuvante Verfahren (z.B. Bewegungstherapie, Ergotherapie und mehr).
- Selbsthilfegruppen
Das Therapieziel ist eher die kontrollierte unschädliche Nutzung als die Abstinenz.
Der Anteil der über 60-jährigen in unserer Gesellschaft liegt bei ca. 25%. Das sind rund 21 Mio. Frauen und Männer. Die Suchtstatistiken enden in der Regel bei 59 oder bei 64 Jahren. Weiterhin sind nur 2% der Menschen, die eine Einrichtung der Suchthilfe aufsuchen, zwischen 60-64 Jahren und nur 1,8% sind über 65 Jahre alt. Erst in den letzten Jahren ist „Sucht im Alter“ als Thema der Epidemiologie aufgenommen worden. Die Ergebnisse von Studien zeigen deutlich, dass „Sucht im Alter“ durchaus ein für die Gesellschaft bedeutendes Thema der Gesundheitsversorgung ist (AWMF-Leitlinien, Kraus et al. 2008, Bauer et al. 2012).
Durch die demographische Entwicklung unserer Gesellschaft (Überalterung, Fachkräftemangel) wird es zukünftig in der unternehmerischen Personalpolitik immer wichtiger werden, ältere Arbeitnehmer so lange wie möglich ins Arbeitsleben zu integrieren. Die Wirtschaft der Bundesrepublik Deutschland wird schon in absehbarer Zukunft von dem Erfahrungsschatz und den Stärken der älteren Arbeitnehmer abhängig sein, da der Anteil der über 50-jährigen Arbeitnehmer in den nächsten Jahren weiter steigen wird. Bislang erhalten aber nur wenige angemessene fachliche Hilfe und/oder fühlen sich im Umgang mit oft jüngeren Rehabilitanden in der ambulanten und stationären Behandlung unzureichend integriert bzw. hinsichtlich ihrer spezifischen Bedürfnisse gewürdigt (Pfeiffer-Gerschel et al. 2011).
Nach Angaben der Deutschen Hauptstelle für Suchtfragen geht die Zahl der älteren Personen, die Missbrauch oder eine Abhängigkeit von Alkohol, Tabak oder psychoaktiven Medikamenten aufweisen, schon heute in die Millionen. Zwar nehmen Alkoholmissbrauch und -abhängigkeit im Alter ab (Rumpf & Weyerer 2005), doch steht dem eine niedrigere körperliche Alkoholtoleranz im Alter entgegen. Mit im Alter zunehmenden körperlichen Problemen (Schmerzen, Schlafstörungen etc.) geht ein größer werdender Anteil von Medikamentenmissbrauch und -abhängigkeit einher (Dech 2007).
In der höchsten noch eingeschlossenen Altersklasse von 60-64 Jahren lagen nach dem Epidemiologischen Suchtsurvey (Seitz et al. 2020) folgende Prävalenzschätzungen für die deutsche Bevölkerung vor:
- Alkoholkonsum: 22% riskant / 1,3% missbräuchlich / 1,3% abhängig
- Konsum von Schlaf- oder Beruhigungsmitteln: 7,3% Konsum / 1,1% missbräuchlich / 0,5% abhängig
- Konsum von Schmerzmitteln: 40,1% Konsum / 4,3% missbräuchlich / 3,6% abhängig
- Konsum einer illegalen Droge (letzte 12 Monate): 1,3%
Suchterkrankungen führen zu häufigerer Inanspruchnahme sozialer oder medizinischer Dienste. So sind die Betroffenen innerhalb von Kollektiven, die ins Krankenhaus eingewiesen werden, in Hausarztpraxen kommen oder von Sozial-Psychiatrischen Diensten betreut werden, deutlich überrepräsentiert. Das Heimeintrittsalter ist in diesen Kollektiven besonders niedrig.
Die gesundheitlichen Folgen alkoholbedingter Erkrankungen im Alter sind z.T. anders als in jüngeren Jahren. Insbesondere steigt das Risiko für Schäden an vielen Organen (ZNS, Leber, Herz, Niere, Gastrointestinaltrakt), Stürze und Unfälle, Tumore, psychiatrische Erkrankungen und Nebenwirkungen von Medikamenten.
Die gesundheitlichen Folgen lang anhaltenden Medikamentenkonsums sind abhängig von der Art des Mittels. Bei fortgesetztem Missbrauch von Benzodiazepinen kann es zu Schlafstörungen, Muskelschwäche, Koordinationsstörungen sowie Persönlichkeitsveränderungen kommen. Die Folgen äußern sich unter anderem in einer erhöhten Sturz- und Unfallgefahr sowie psychischen Veränderungen.
Aus der fortgesetzten Einnahme von Schmerzmitteln können Dauerkopfschmerzen sowie Störungen der Nieren- oder Leberfunktion resultieren (Küfner 2010).
Unsere Behandlungsangebote für Ältere richten sich an Menschen, die sich aufgrund ihres Lebensalters oder ihrer persönlichen Situation in den "üblichen" Therapieangeboten nicht ausreichend gewürdigt sehen, da diese an anderen Zielen, etwa an einer beruflichen Re-integration, orientiert sind. Auch wenn Eigenmotivation und Krankheitseinsicht meist gegeben sind, fühlen sich ältere Patienten / Rehabilitanden in Gruppen mit vorwiegend deutlich jüngeren Mitrehabilitanden in ihrer Lebenssituation häufig nicht ausreichend berücksichtigt und geschätzt. Deshalb sind bei der Behandlung von älteren Menschen mit Abhängigkeitserkrankungen in der therapeutischen Beziehung besondere Gesichtspunkte zu berücksichtigen.
Hierzu zählen u.a. Aspekte wie die zeitlich-biographische Entwicklung, Einstellungen zum Alter und Älterwerden oder auch die Situation, dass Therapeuten deutlich jünger als die Rehabilitanden sein können. Als Therapiestil ist, vor dem Hintergrund eines vertrauensvollen und tragfähigen therapeutischen Bündnisses, ein eher motivierender und bestehende Kompetenzen fördernder Interaktionsstil sinnvoll.
Respekt vor einer schon gezeigten Lebensleistung und eine dem Alter angemessene Sprachwahl sowie Umgangsformen und Spezialangebote gehören bei uns zu einer Therapie /Rehabilitationsbehandlung älterer Menschen dazu.
Welches unserer Angebote für Sie infrage kommt, können Sie ganz leicht herausfinden:
Hier können Sie anhaken, für welche Diagnose Sie einen Therapieplatz suchen, oder auch ob Sie ein besonderes Angebot suchen, etwa für Kinder- und Jugendliche oder ob es an einem bestimmten Ort sein soll.

Fachklinik für Rehabilitation
Der langfristige Erfolg zählt: Gut vernetzte Angebote für suchtkranke Menschen und für Menschen mit psychosomatischen Störungen.
Gammeltoft 8-15
25821 Breklum

Fachklinik für Psychiatrie, Psychosomatik & Psychotherapie Flensburg
Professionelle Hilfe bei Krisen und Akademisches Lehrkrankenhaus des UKSH: Die Fachklinik ist ein psychiatrisches Zentrum mit stationären Abteilungen, Tageskliniken und Institutsambulanz.
Knuthstr. 1
24939 Flensburg

Villa Paletti
Die Villa Paletti ist eine Fachklinik für Kinder- und Jugendpsychiatrie, -psychosomatik und -psychotherapie, sie hat tagesklinische und ambulante Angebote für Kinder, Jugendliche und ihre Familien.
Marienhölzungsweg 68
24939 Flensburg

Fachklinik für Psychiatrie, Psychosomatik & Psychotherapie Breklum
Ein breites Spektrum gemeindenaher Versorgung von Menschen mit seelischen Störungen: Ambulanzen, Tageskliniken und Fachklinik.
Gammeltoft 8-15
25821 Breklum

DIAKO Hohenfelde - Lütjenburg
Gemeinschaftliches Wohnen und Eingliederungshilfe für psychisch kranke und suchtkranke Menschen zwischen Kiel und Lübeck.
Dorfstraße 15
24257 Hohenfelde

DIAKO Hans Christian Nickelsen Haus
Gemeinschaftliches Wohnen und Eingliederungshilfe für psychisch kranke und suchtkranke Menschen in Bredstedt.
Krankenhausweg 3
25821 Bredstedt

DIAKO Husumer Insel
Psychiatrische Nachsorge, Tagesstätte, Werkstatt, Eingliederung, Assistenz im eigenen Wohnen und offene Angebote im Sozialraum.
Neustadt 106
25813 Husum

Suchthilfezentrum Schleswig
Beratung, Prävention, ambulante Behandlung, Nachsorge und Rehabilitation suchtkranker Menschen sowie psychosomatische Nachsorge.
Suadicanistr. 45
24837 Schleswig

Suchthilfezentrum Kiel
Allgemeine Drogenberatung, psychosoziale Betreuung, ambulante Behandlung, Nachsorge und Rehabilitation von abhängigen Menschen.
Boninstraße 27a
24114 Kiel

Tagesklinik Breklum
Für Menschen mit seelischen Störungen: Tagsüber Therapie - abends Zuhause.
Gammeltoft 8-15, Haus A08
25821 Breklum

Institutsambulanz Breklum (PIA)
Ambulante Nachsorge und Therapie für Menschen mit psychischen Störungen.
Gammeltoft 8-15, Haus A08
25821 Breklum

Tagesklinik Husum
Für Menschen mit seelischen Störungen: Tagsüber Therapie - abends Zuhause.
Theodor-Schäfer-Strasse 1b
25813 Husum

Tagesklinik Niebüll
Für Menschen mit seelischen Störungen: Tagsüber Therapie - abends Zuhause.
Bahnhofstr. 24a
25899 Niebüll

Institutsambulanz Niebüll (PIA)
Ambulante Nachsorge und Therapie für Menschen mit psychischen Störungen.
Bahnhofstr. 24a
25899 Niebüll

Institutsambulanz Husum (PIA)
Ambulante Nachsorge und Therapie für Menschen mit psychischen Störungen.
Theodor-Schäfer-Strasse 1b
25821 Husum

Tagesklinik für Erwachsene
Die Tagesklinik bietet Ihnen die teilstationäre Behandlung psychischer Störungen und akuter Krisen an.
Marienhölzungsweg 21
24939 Flensburg

Tagesklinik für Psychosomatik
Die Tagesklinik ermöglicht es den Patienten, neben der Behandlung in ihrem gewohnten Umfeld zu verbleiben.
Nerongsallee 5
24939 Flensburg

Tagesklinik für Ältere
Die Tagesklinik ermöglicht eine teilstationäre Behandlung aller psychischen Erkrankungen, die im Alter auftreten können.
Marienhölzungsweg 8
24939 Flensburg

Institutsambulanz Flensburg - PIA
Ambulante Nachsorge und Therapie für Menschen mit psychischen Störungen.
Marienhölzungsweg 19
24939 Flensburg

Adaption
Stationäre Nachsorge nach der Rehabilitation: Betreuter Wohnraum und Unterstützung bei der Erprobung im Alltag für suchtkranke Menschen.
Neustadt 99
25813 Husum

DIAKO Fachambulanz Kiel
Medizinische Betreuung und Substitutionsbehandlung von drogenabhängigen Menschen im MVZ (Medizinisches Versorgungszentrum).
Boninstraße 27a
24114 Kiel